Лабораторная диагностика нарушений гемостаза
Процесс гемостаза хорошо сбалансирован, и несоответствия между физиологической потребностью тромбообра-зования не возникает. Причины, вызывающие нарушения гемостаза, весьма многочисленны, и давать здесь подробное их изложение вряд ли необходимо. Нам представляется целесообразным остановиться на стандартизированных подходах к лабораторной диагностике нарушений гемостаза.
Основная проблема, стоящая перед клиницистом при обследовании пациента с кровотечением, заключается в том, что необходимо определить, вызвано ли кровотечение местной причиной, например пептической язвой, или в его патогенезе ключевую роль играет нарушение системы гемостаза. Нарушения гемостаза имеют врожденный либо приобретенный генез. Возможные механизмы их возникновения представлены в таблице 13.
Таблица 13 Патогенез недостаточности гемостаза
|
1. |
Тромбоцитопении |
|
2. |
Нарушение функциональной активности тромбоцитов |
|
3. |
Дефект кровеносных сосудов |
|
4. |
Дефект фактора/ов свертывания |
|
5. |
Избыточный фибринолиз |
|
6. |
Сочетанное нарушение |
Часто предположение о причине кровотечения можно сделать на основании клинического обследования. Однако для точной диагностики нарушения и выяснения его тяжести следует провести лабораторное обследование. Целесообразно начать с простых тестов (см. табл. 14).
Если проведенные исследования свидетельствуют о наличии коагулопатии, то для точной идентификации и определения степени ее тяжести необходимо проведение биохимического обследования (например, определение факторов свертывания крови, иммунологические показатели, изучение агрегации тромбоцитов и пр.).
Таблица 14
Тесты, проведение которых позволяет выявить склонность к кровотечениям
|
Выявление нарушений тромбопластинок |
Время кровотечения |
|
Число тромбопластинок |
|
|
Исследование свежеприготовленного мазка крови |
|
|
Выявление сосудистых нарушений |
Время кровотечения |
|
Проба со жгутом (проба Гесса) |
|
|
Выявление нарушений коагуляции |
Протромбиновое время |
|
Активированное частичное тромбопластиновое время |
|
|
Тромбиновое время |
|
|
Определение содержания фибриногена |
Имеется прямая зависимость между размером тром-бопластинок, их функциональной активностью (чем больше объем тромбопластинки, тем выше его активность) и со средней плоидностью мегакариоцитов.
Считается, что наличие большого количества крупных тромбопластинок у больных с тромбоцитопенией является диагностическим маркером тромбоцитопении потребления, так как при ускоренном образовании объем тромбопластинок возрастает.
Избыток тромбопластинок грозит тромбозом, недостаток — нарушением свертывания крови, то есть кровотечением. При иммунных реакциях тромбопластинки активируются и секретируют факторы роста и свертывания, вазоактивные амины и липиды, нейтральные и кислые гидролазы, принимающие участие в воспалении.
Тромбоцитоз (рис. 34) — увеличение числа тромбопластинок выше верхней границы нормы. Он бывает первичным, то есть является результатом первичной пролиферации мегакариоцитов (редко изолированной, чаще как составная часть миелоидной метаплазии костного мозга), либо вторичным, реактивным, возникает на фоне какого-либо заболевания (табл. 15).
Вторичный (реактивный) тромбоцитоз обычно не столь выражен, как первичный, реже осложняется тромбозом или кровотечением (носовые, желудочно-кишечные), вследствие неполноценности тромбопластинок, и нарушением образования протромбиназы и исчезает при устранении его причины (выздоровление, ремиссия).
Понижение количества тромбопластинок в крови (тромбоцитопения) может являться либо результатом сниженной их выработки в костном мозге, либо избыточной их утилизации, либо разрушения на периферии, либо массивной задержки (секвестрации) в увеличенной
|
Таблица 15 Тромбоцитозы |
|
|
Заболевания, при которых может наблюдаться тромбоцитоз |
|
|
Эритремия |
|
|
Первичные |
Хронический миелолейкоз |
|
Миелофиброз |
|
|
Миелопролиферативные процессы (эритремия, миелофиброз) |
|
|
Постгеморрагическая или гемолитическая анемия |
|
|
Острый ревматизм, ревматоидный артрит |
|
|
Хронические воспалительные заболевания (язвенный колит, туберкулез, остеомиелит, цирроз печени, амилоидоз) |
|
|
Реактивные (вторичные) |
Злокачественные новообразования (рак, лимфома, лимфогранулематоз) |
|
Сахарный диабет |
|
|
Гиперкортицизм |
|
|
Состояния после спленэктомии (как правило) |
|
|
После значительных по объему операций (иногда) |
|
|
В процессе кортикостероидной терапии |
|
|
- |
В ответ на введение винкристина |
селезенке (табл. 16). Понижение количества тромбопла-стинок сопровождается повышением кровоточивости, петехиальными кровоизлияниями, обнаружением крови в кале, гематурией. Аспирационная либо трепанобиоп-сия костного мозга дает возможность оценить количество и форму мегакариоцитов.
Медикаменты, по-видимому, являются наиболее частой причиной деструкции тромбопластинок. Многие лекарства в обычных дозах усиливают нарушения системы гемостаза, а в высоких дозах — либо при бессистемном,
Таблица 16.1
Заболевания и состояния, при которых наблюдаются тромбоцитопении
|
Идиопатическая гипоплазия гемопоэза |
||
|
Бактериальные и вирусные инфекции (рик-кетсиозы, вакцинация живой вакциной) |
||
|
Недостаточность кроветворения (снижение образования тромбоцитов) |
Приобретенная |
Экзо- и эндогенные интоксикации с мие-лодепрессивным эффектом (химические вещества и медикаменты: цитостатики, эстрогены, некоторые антибиотики; недостаток витамина В12 или фолиевой кислоты, гипотиреоз, уремия, болезни печени) |
|
Ионизирующее облучение |
||
|
Онкологические заболевания (острый лейкоз; метастатическая стадия злокачественного новообразования с массивным метастазированием в костный мозг, мие-лофиброз; остеомиелосклероз) |
||
|
Врожденная (наследственная) |
||
|
Аутоиммунные тромбоцитопении |
||
|
Повышен- |
Изоиммунные тромбоцитопении (неонатальная, постгрансфузионная) |
|
|
ное разру- |
Гаптеновые и лекарственные тромбоцитопении {см. табл. 5) |
|
|
шение тромбоцитов |
Тромбоцитопении, связанные с вирусной инфекцией |
|
|
Тромбоцитопении, обусловленные механическим повреждением тромбоцитов (процедура экстракорпорального кровообращения) |
||
|
Секвестрация в гемангиоме |
||
|
Секвестрация тромбоцитов |
Секвестрация и разрушение в селезенке (гиперспле-низм — болезнь Гоше, саркоидоз, лимфома, туберкулез селезенки, миелопролиферативные заболевания с выраженной гепато- и спленомегалией) |
|
|
Синдром ДВС крови |
||
|
Повышен- |
Тромботическая тромбоцитопеническая пурпура |
|
|
ное потреб- |
Кровопотеря |
|
|
ление тромбоцитов |
Васкулит |
|
|
Иммунные тромбоцитопении |
||
Таблица 16.2 Классификация тромбоцитопений
|
Апластическая анемия |
|
|
ТАР-синдром |
|
|
Приобретенная амегакариоцитарная тромбоцито-пения |
|
|
Миелодиспластические синдромы |
|
|
Острый лейкоз |
|
|
Миелофтиз |
|
|
Химиотерапия цитостатиками |
|
|
Продуктивная |
Лучевая терапия |
|
Вызванная приемом лекарственных препаратов (эстрогены, тиазиды) |
|
|
Обусловленная длительным, чрезмерным воздействием этилового спирта |
|
|
Дефицит витамина В,2 и фолиевой кислоты |
|
|
Циклическая тромбоцитопения |
|
|
Пароксизмальная ночная гемоглобинурия |
|
|
Вирусная инфекция (изредка) |
|
|
Разведения |
Массивное кровотечение |
|
Распределения |
Спленомегалия |
|
Иммунная тромбоцитопеническая пурпура взрослых |
|
|
Иммунная тромбоцитопеническая пурпура детей |
|
|
Индуцированная приемом лекарственных препаратов (хинидин, золото, гепарин) |
|
|
Потребления |
"Посттрансфузионная пурпура |
|
Неонатальная аллоиммунная тромбоцитопения |
|
|
Тромботическая тромбоцитопеническая пурпура/гемолитический уремический синдром |
|
|
Эклампсия/преэклампсия/НЕЬЬР-синдром |
|
|
Злокачественные новообразования |
6 Е. Бажибина и др.
либо неоправданно длительном приеме, либо при передозировке — могут вызывать тяжелые кровотечения. Список фармпрепаратов, способных вызвать нарушения функции тромбоцитов, весьма обширен, наиболее важные в клиническом отношении лекарства перечислены в таблице 17.
Патогенез лекарственной тромбоцитопении упрощенно можно изложить следующим образом: лекарственный препарат, либо один из его метаболитов, взаимодействуя
Таблица 17 Лекарственные средства, нарушающие функции тромбоцитов
|
Вещества, стабилизирующие мембраны |
а-антагонисты |
|
(3-блокаторы |
|
|
Местные анестетики (новокаин) |
|
|
Антигистаминные средства |
|
|
Трициклические антидепрессанты |
|
|
Вещества, нарушающие синтез простаноидов |
Ацетилсалициловая кислота |
|
Нестероидные противовоспалительные препараты |
|
|
Кортикостероиды |
|
|
Антибиотики |
Пенициллин |
|
Цефал осп ори н ы |
|
|
Вещества, повышающие содержание цАМФ |
Дипиридамол |
|
Эуфилин |
|
|
Простаноиды |
|
|
Прочие вещества |
Гепарин |
|
Декстраны |
|
|
Этиловый спирт |
|
|
Фенотиазин |
|
|
Клофибрат |
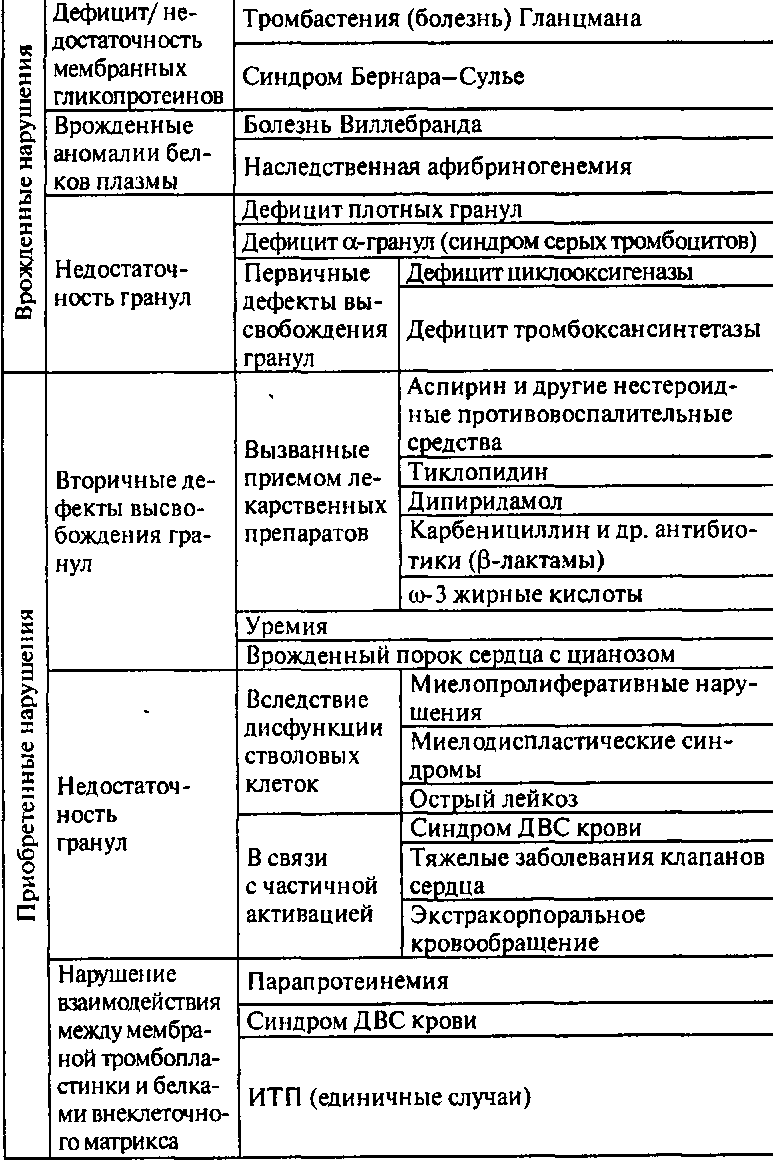
Таблица 18 Классификация и этиология качественных дефектов тромбопластинок
с белками плазмы крови, формирует антиген. Антитела, реагируя с этим антигеном, формируют иммунный комплекс, который абсорбируется на поверхности тромбо-пластинок. Это провоцирует их преждевременную утилизацию, что на фоне обычной скорости их формирования приводит к снижению количества тромбопластинок в крови.
Диагностика этой формы тромбоцитопении основывается на следующих критериях: исключение других причин тромбоцитопении, возможность провокации рецидива тромбоцитопении лекарственным препаратом и демонстрация специфического эффекта данного медикамента на тромбоциты in vitro. Следует отметить, что после прекращения приема препарата, вызвавшего тромбо-цитопению, количество тромбопластинок в крови в течение 10 дней возвращается к норме.